Plantarwarzen sind Wucherungen auf der Haut der Fußsohlen oder in den Falten zwischen den Zehen. Die Krankheit wird durch humane Papillomaviren verursacht, die die Ursache für andere Hautkrankheiten sind. Die Pathologie ist in verschiedenen Altersgruppen verbreitet, mehr bei Kindern aufgrund des Versagens des Immunsystems von Kindern. Im Laufe der Zeit können die Papeln von selbst verschwinden, aber das Virus bleibt sein ganzes Leben lang im Körper des Wirts. Die Krankheit breitet sich schnell aus und wird von Mensch zu Mensch übertragen: Träger sind auch ohne Symptome ansteckend.
Eine Plantarwarze oder Dorn ist eine gutartige Versiegelung auf der Haut des Fußes, der Zehen oder der Hände, die mit keratinisiertem Epithel bedeckt ist. Laut Statistik macht diese Krankheit ein Drittel aller Diagnosen von Dermatologen aus.
Experten raten davon ab, Plantarwarzen alleine zu entfernen. Sie haben eine lange Wurzel, die tief in die Haut eindringt. Wenn es nicht vollständig entfernt wird, beginnt die Warze wieder zu wachsen.
Darüber hinaus trägt eine Schädigung des umgebenden Gewebes häufig zum Auftreten sekundärer Neoplasmen in benachbarten Hautbereichen bei, was zur Bildung von Mosaikclustern führt.
Diese Robben verletzen sich ständig, was ihnen beim Gehen Schmerzen bereitet. In einigen Fällen gehen sie von selbst weiter, aber aufgrund starker Beschwerden ist es besser, sie mit Hardwaremethoden zu entfernen: Laser, Kryodestruktion, Elektrokoagulation oder Radiowellen.
Interessante Daten
- Es gibt viel mehr Träger des humanen Papillomavirus als diejenigen, die dies nicht tun.
- Es gibt 118 bekannte Arten des Virus, wobei Plantarwarzen die Subtypen 1, 2, 4, 27 und 57 verursachen.
- Der populäre Name der Krankheit ist Dorn (Assoziation mit einem Dorn, der scharfe Schmerzen verursacht).
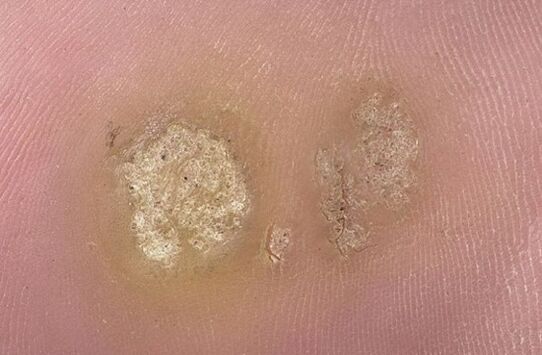
Ursachen von Plantarwarzen
Die Ursache der Krankheit ist das humane Papillomavirus (HPV). Durch Mikrotraumen auf der Haut gelangt es in den Körper und greift Keratinozyten an, wodurch deren aktive Teilung beginnt.
Das Virus wird durch Haushaltskontakt verbreitet, insbesondere durch:
- schlecht desinfizierte Pediküre-Werkzeuge;
- Oberflächen in Umkleidekabinen und Duschen in öffentlichen Schwimmbädern, Saunen und Bädern;
- Verwendung von Handtüchern, Hausschuhen und anderen allgemeinen Hygieneartikeln;
- direkter Hautkontakt, wie z. B. Händeschütteln.
Experten identifizieren eine Reihe von provozierenden Faktoren, die zur Entwicklung der Krankheit beitragen:
- übermäßige Trockenheit der Haut der Füße;
- Hyperhidrose - übermäßiges Schwitzen;
- enge und enge Schuhe, deren Verwendung die Haut schädigt;
- Fußdeformität jeglichen Ursprungs (z. B. Plattfüße, Arthritis, Osteoarthritis);
- Pathologien, die mit Mangelernährung des Fußgewebes einhergehen, insbesondere Erkrankungen des endokrinen und kardiovaskulären Systems (Krampfadern der unteren Extremitäten, Diabetes mellitus, Atherosklerose);
- das Vorhandensein von Schwielen, Hühneraugen und Läsionen auf der Haut des Fußes, die das Einfallstor für Infektionen darstellen.
Bei starker Immunität bleibt HPV in einem latenten Zustand. Aber die geringste Abnahme der Abwehr kann sie leicht aktivieren.
Sie führen oft zu einer Abnahme der allgemeinen Immunität:
- häufiger Stress;
- chronische Überarbeitung und regelmäßige psychoemotionale Überanstrengung;
- Langzeitanwendung von Hormonpräparaten, Antibiotika und Immunsuppressiva;
- hormonelles Ungleichgewicht;
- Fehler in der Körperpflege und Ernährung.
Die günstigsten Bedingungen für das Virus sind hohe Luftfeuchtigkeit und Hitze.
Meistens tritt die Infektion beim Barfußlaufen in Bädern, Saunen, Schwimmbädern und in Ihren Umkleidekabinen auf. In einer solchen Umgebung kann HPV einige Zeit ohne Wirt leben und dabei eine hohe Virulenz aufrechterhalten.
Krankheitssymptome
Obwohl das Neoplasma in jedem Teil der Fußsohle auftreten kann, liegt seine Hauptstelle in den Bereichen mit dem größten Druck: Ferse, Fingerspitzen und Füße.
Optisch ist die Plantarwarze ein kleiner weißlicher Stempel mit runder oder ovaler Form, der sich weich anfühlt. Seine Größe kann zwischen 1 und 3 cm variieren. Wenn neue Keratinisierungsschichten erscheinen, wird das Neoplasma rau und gelblich. Die Haut um sie herum verändert sich normalerweise nicht.
In der Mitte der Dichtung kann sich eine kraterartige Vertiefung befinden. Manchmal erscheinen auf seiner Oberfläche dunkelbraune oder schwarze Punkte. Der Grund für dieses Phänomen ist die Thrombose kleiner Kapillaren in den oberen Schichten des Neoplasmas.
Normalerweise wird am Fuß ein einzelnes Element gebildet. Bei reduzierter Immunität oder hoher Reaktivität des Virus kann es jedoch mehrere geben. Bei multiplen Läsionen verschmelzen die Elemente zu einem schmerzhaften Konglomerat oder bilden eine Art Mosaikmuster (Cluster).
Manchmal löst sich die Verdichtung von selbst, aber viel häufiger verschwindet sie aufgrund ständiger Verletzungen nicht, sondern verursacht im Gegenteil dem Patienten schmerzhafte Beschwerden beim Gehen.
Diagnose
Die Diagnose der Krankheit ist etwas schwierig, da die Plantarwarze im Aussehen mit einem Bereich von Hyperkeratose oder Kallus verwechselt werden kann. Nur ein erfahrener Dermatologe kann die Pathologie unterscheiden. Zunächst führt er eine Dermatoskopie und ein Abkratzen der oberen Schichten des Neoplasmas durch.
Besondere äußere Merkmale der Plantarwarze sind:
- das Vorhandensein von schwarzen Punkten ist ein Symptom von "thrombosierten Kapillaren";
- das Fehlen eines Hautmusters auf der Oberfläche der Warze, das mit einer Veränderung der DNA von Zellen verbunden ist.
Die endgültige Diagnose wird auf der Grundlage positiver Ergebnisse der PCR-Diagnostik für humane Papillomviren gestellt. Um die Tiefe der Läsion zu klären, wird eine Ultraschalluntersuchung des Hautneoplasmas durchgeführt.
Bei der Diagnose versuchen Spezialisten, Plantarwarzen von den folgenden Pathologien zu unterscheiden:
- Mais. Auf seiner Oberfläche befinden sich papilläre Muster, und Schmerzen treten nicht während der Kompression auf, sondern durch direkten Druck.
- Keratodermie beim Reiter-Syndrom. Die Papeln sind in diesem Fall größer, eher konisch als flach. Um jede Robbe herum ist die Haut hyperämisch und entzündet.
- Palmar-plantare Syphilis. Spätmanifestation der sekundären Syphilis. Sie unterscheiden sich durch multiplen Charakter und das Fehlen von Schmerzen. In Form von Ringen oder Bögen angeordnet. Die endgültige Diagnose wird durch positive RPR-Testergebnisse für Syphilis bestätigt.
In einigen Fällen muss der Patient möglicherweise andere Spezialisten konsultieren: einen Podologen und einen Dermatologen (bei Verdacht auf einen bösartigen Prozess).
Behandlung
Die Behandlungsmethode wird vom Arzt ausgewählt. Gleichzeitig berücksichtigt es die Größe des Neoplasmas, den Ort und die Länge seiner Wurzel. Das Behandlungsschema hängt vom Stadium der Erkrankung ab.
Behandlung im Anfangsstadium der Krankheit.
Zu Beginn der Pathologie, wenn die Warzenwurzel klein und die Schicht des verhornten Epithels noch dünn ist, reicht eine konservative Therapie aus. Seine Essenz liegt in der Kombination von keratolytischen, nekrotischen und antiviralen Wirkstoffen.
Vor der Verwendung von Medikamenten muss die Haut auf der Läsion richtig vorbereitet werden. Dies erleichtert das Eindringen der Wirkstoffe und erhöht die Wirksamkeit der Behandlung. Die Handlungsabfolge für den Patienten ist wie folgt:
- die Haut in warmem Wasser dämpfen;
- vorsichtige Entfernung der oberen Hornschicht mit einem Bimsstein;
- vollständiges Austrocknen der Haut auf der Läsion;
- Anlegen eines Okklusivverbandes mit einem Keratolytikum wie Salicylsäure.
Bei einem Mosaik-Cluster, wenn die betroffene Stelle ziemlich groß ist, ist es besser, anstelle eines Verbands ein mit 40%iger Salicylsäure imprägniertes Pflaster zu verwenden.
Diese konservative Behandlungsmethode beseitigt schnell Schmerzen, da eine große Menge Keratin in einem einzigen Eingriff entfernt werden kann. Diese Methode ist nicht nur effektiv, sondern auch schmerzlos und hinterlässt keine Narben. Die Nachteile der konservativen keratolytischen Therapie sind die Regelmäßigkeit der Eingriffe und die Dauer des Behandlungsverlaufs, der mehrere Wochen oder sogar Monate dauern kann. Auch diese Methode ist nur im Anfangsstadium der Krankheit wirksam.
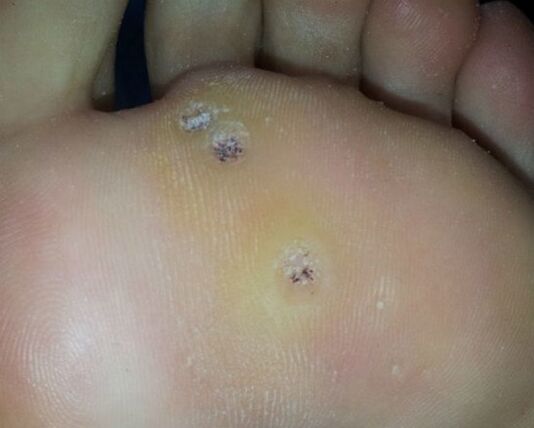
Heilmittel für Fußsohlenwarzen
Auch nach der Behandlung mit Keratolytika werden spezielle Präparate verwendet, die antivirale Eigenschaften haben oder bei äußerlicher Anwendung kauterisierend wirken. Die Zusammensetzung solcher Mittel enthält notwendigerweise Laugen oder Säuren.
- Dunkle ölige Flüssigkeit zur äußerlichen Anwendung. Es kann nur von Erwachsenen verwendet werden. Das Werkzeug fördert die Gewebenekrose, daher sollte es nur mit Handschuhen und ausschließlich auf die Läsion aufgetragen werden. Um das umgebende Gewebe zu schützen, muss die Haut um die pathologische Versiegelung zuerst mit Creme geschmiert werden.
- Lösung zur äußerlichen Anwendung. Es hat eine starke kauterisierende Wirkung und verursacht Gewebenekrose.
- Ein Medikament zur Kauterisation mit einer ziemlich milden Wirkung. Verursacht keine schweren Verbrennungen oder Narben.
- Hochmodernes antivirales Medikament auf pflanzlicher Basis. Es wirkt sowohl auf der Hautoberfläche als auch in den tieferen Schichten der Dermis.
- Zytostatisch mit kauterisierenden Eigenschaften, was zu Gewebenekrosen führt.
Der Einsatz von Zytostatika ist eine weitere Form der konservativen Behandlung. Die am häufigsten verwendeten Medikamente basieren auf 5-Fluorouracil. Diese Verbindung hemmt die Zellteilung, indem sie die DNA-Synthese blockiert.
Behandlung der Pathologie in der zweiten Stufe.
In der zweiten Phase greifen sie auf Hardwaremethoden zurück, die auf die vollständige Entfernung des Neoplasmas abzielen, was die optimalste und effektivste Behandlungsmethode ist. Sie alle haben ihre Vor- und Nachteile.
- Elektrokoagulation. Die Wirkung von elektrischem Strom durch den Gerinnungskreislauf. Es wird verwendet, wenn die Wurzel der Spitze nicht tief ist. Andernfalls ist die Bildung von Narben möglich. Nach dem Eingriff erscheint auf der Warzenstelle eine Kruste, die nach 7-10 Tagen von selbst abfällt.
- Kryozerstörung. Entfernung von Plantarwarzen mit flüssigem Stickstoff bei -196°C. Die Ergebnisse hängen von der Professionalität des Arztes ab. Eine zu tiefe Exposition führt zur Bildung einer oberflächlichen Narbe - zu einem Rückfall der Krankheit. An der Expositionsstelle tritt zunächst eine Rötung auf, allmählich bildet sich eine kleine Blase mit serösem oder hämorrhagischem Inhalt. Es trocknet nach einer Woche. An ihrer Stelle bildet sich ein Schorf. Sie fällt nach etwa zwei Wochen von selbst ab.
- Laserentfernung (Kohlendioxid, Erbium oder gepulste Farbstoffe). "Goldstandard". Schichtweise Kauterisation des Gewebes, dank der der Spezialist während des Eingriffs die Belichtungstiefe anpassen kann. Es hat hervorragende ästhetische Ergebnisse, ist schmerzlos und heilt in wenigen Tagen. An der Einwirkungsstelle bildet sich sofort eine Kruste, die nach einigen Tagen verschwindet.
- Radiowellenmethode. Entfernung mit einem Funkmesser - einer speziellen Elektrode, die Hochfrequenzwellen aussendet. Wie in den vorherigen Fällen bildet sich im Expositionsherd ein Schorf.
Bei der Verwendung von Hardware-Methoden kommt es nie zu Blutungen, da absolut alle die Blutgefäße zum Zeitpunkt der Exposition verätzen. Darüber hinaus gelangt das Virus nicht in den Blutkreislauf, dh es besteht kein Risiko der Bildung von Läsionen im Kindesalter.
Grundvoraussetzungen für die Wundversorgung nach Warzenentfernung (unabhängig von der Methode):
- mehrere Tage nicht einweichen;
- Brechen Sie die Krusten nicht auf, öffnen Sie die Blasen nicht (nach Kryodestruktion);
- behandeln Sie nicht mit kosmetischen Produkten und Medikamenten, außer mit Antiseptika;
- nicht kleben, aber wenn nötig einen losen sterilen Verband anlegen;
- Sonneneinstrahlung des Standorts vermeiden;
- Besuchen Sie ein oder zwei Monate lang keine Saunen, Bäder oder Schwimmbäder.
Wenn die Wunde anschwillt oder längere Zeit nicht heilt, ist eine sofortige Rücksprache mit einem Arzt erforderlich.
Behandlung der Krankheit im dritten Stadium (in fortgeschrittenen Fällen)
Wenn das Neoplasma eine ziemlich große Größe erreicht hat, wird es nur chirurgisch entfernt. Die Warze wird unter örtlicher Betäubung mit einem Skalpell herausgeschnitten. Oft verbleibt eine Narbe an ihrer Stelle.
Besondere Aufmerksamkeit ist bei Patienten mit Diabetes mellitus erforderlich. Die Therapie erfolgt bei ihm nur nach akuter Indikation. In diesem Fall ist ein vorsichtiger, minimal traumatischer Eingriff notwendig, um schwerwiegende Komplikationen zu vermeiden.
Alle Patienten sollten bedenken, dass sich eine Selbstbehandlung von Plantarwarzen nicht lohnt. In jedem Fall ist eine Rücksprache mit einem Facharzt erforderlich, der die Therapie je nach Stadium der Erkrankung auswählt.
Plantarwarzen bei Kindern
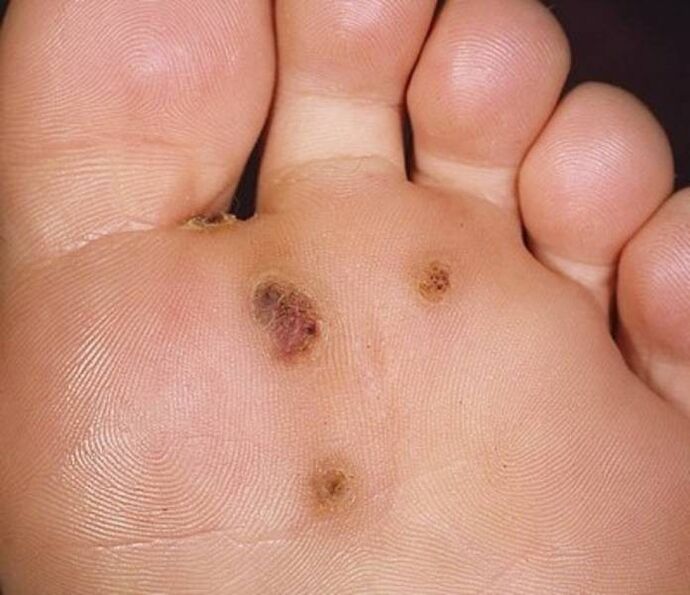
Plantarwarzen sind bei Kindern häufiger als bei Erwachsenen. Dies liegt daran, dass die Immunität nicht vollständig gestärkt wird. Provozierende Faktoren und klinische Manifestationen der Krankheit unterscheiden sich nicht vom Verlauf der Pathologie bei Erwachsenen. Allerdings gibt es Unterschiede in der Therapie. Eine Plantarwarze bei einem Kind erfordert einen verantwortungsvollen Umgang.
Einige lokale Experten raten, etwa anderthalb Jahre zu warten, bis sich das Neoplasma von selbst auflöst, und dabei völlig zu vergessen, dass das Baby beim Gehen Schmerzen verspüren kann, was wiederum zu psychischen Beschwerden führt.
Gleichzeitig sollten Sie nicht mit Rezepten der traditionellen Medizin experimentieren, da viele Pflanzen allergische Reaktionen hervorrufen können. Es wird auch nicht empfohlen, Medikamente in einer Apotheke selbstständig auszuwählen, da nicht alle für die Anwendung im Kindesalter geeignet sind.
Die Behandlung von Plantarwarzen bei Kindern sollte am besten einem Spezialisten anvertraut werden. Nur er kann nach der Untersuchung den besten Weg vorschlagen, um die Spitze loszuwerden. Von den Hardwaremethoden für ein Kind sind Kryodestruktion und Lasertherapie am besten geeignet, Radiokoagulation und Elektrokoagulation werden seltener angewendet. Die chirurgische Exzision wird nur bei älteren Kindern und unter örtlicher Betäubung durchgeführt.
Neben der lokalen Behandlung einer Plantarwarze bei einem Kind ist es notwendig, antivirale Medikamente einzunehmen und das Immunsystem zu stärken. Dabei helfen Vitamin-Mineral-Komplexe und Immunstimulanzien. Die Dosierung aller Medikamente wird nur vom Arzt unter Berücksichtigung des Alters des Kindes und des Zustands der Wirbelsäule ausgewählt.
Merkmale der Behandlung von Warzen, die schwer zu entfernen sind
Manchmal treten Poms hartnäckig wieder auf, egal wie sehr sie entfernt werden und egal welche Behandlungsmethode angewendet wird. In solchen Fällen müssen Sie die Ursache für die Abnahme der lokalen oder allgemeinen Immunität finden und die Art der Immuntherapie auswählen:
- fokal - Injektion von antiviralen Medikamenten (Interferon), Warzenbehandlung mit Cremes auf der Basis von Imiquimod, einem Modifikator der Immunantwort;
- allgemein - angezeigt für eine Mosaikgruppe mit anhaltendem Verlauf, es werden immunstimulierende Medikamente mit unspezifischer antiviraler Wirkung verwendet.
Die Behandlungsmethode wird ausschließlich von einem Spezialisten ausgewählt, eine allgemeine Immuntherapie wird jedoch selten angewendet.
Kann eine Plantarwarze zu einer bösartigen Neubildung werden?
Die Krankheit ist gutartig. Die Wirbelsäule wird sehr selten und nur bei Vorliegen traumatischer Faktoren bösartig:
- häufige Versuche zur Selbstexzision des Neoplasmas;
- unqualifizierte und unwirksame Behandlung durch einen Dermatologen;
- regelmäßige Traumatisierung der Akkumulation;
- übermäßige Sonneneinstrahlung der Läsion.
Anzeichen einer malignen Transformation sind:
- lange heilende Wunde;
- häufige Blutungen;
- schnelles Wachstum der Warze;
- Hyperämie und Juckreiz in der Läsion;
- Veränderung der Farbe und Struktur des Neoplasmas.
Um sich nicht ständig Sorgen um die Warze zu machen, ist es am einfachsten, sie ein für alle Mal zu entfernen.
Verhütung
Die Primärprävention soll eine Infektion des Körpers mit dem humanen Papillomavirus verhindern und besteht aus mehreren Regeln:
- Beachtung der persönlichen Hygiene und Behandlung kleinster Läsionen auf der Fußhaut;
- Behandlung von Hyperhidrose der Beine;
- sorgfältige Fußpflege (Pediküre, Peeling) und regelmäßige Anwendung spezieller Produkte: Feuchtigkeitscremes, Weichspüler und Heilbäder;
- Tragen geschlossener Schuhe in öffentlichen Bädern, Saunen, Schwimmbädern etc. ;
- sorgfältige Verarbeitung aller Dinge (z. B. Socken, Handtücher), die mit dem Spike in Kontakt gekommen sind;
- den Kauf von bequemen Schuhen für den Alltag, vorzugsweise aus Naturmaterial (um der Entstehung von Hyperhidrose vorzubeugen).
Darüber hinaus ist es notwendig, das Immunsystem ständig zu stärken. Eine gesunde Lebensweise, richtige Ernährung, Kräftigung, Sport wirken sich nicht nur positiv auf das Allgemeinbefinden aus, sondern steigern auch die Abwehrkräfte des Körpers.
Sekundärprävention ist die Verhinderung des Wiederauftretens der Krankheit. Es besteht in der Einnahme von antiviralen Mitteln und Immunmodulatoren.
Story: Wie habe ich eine Plantarwarze geheilt?
Die Spitze erschien unerwartet. Vielmehr ist es mir zunächst nicht aufgefallen, ich habe es für Unempfindlichkeit gehalten und einfach versucht, es mit einem Bimsstein zu entfernen. Mit der Zeit fing ich an, beim Gehen Unbehagen und Schmerzen zu verspüren. Ich war beim Hautarzt und habe einige Tests machen lassen. Die Diagnose machte mir zu schaffen: eine Plantarwarze. Ich habe gehört, dass es sehr schwierig ist, es loszuwerden. Selbst mit einem Laser, sogar mit einem Einfrieren, trotzdem taucht es früher oder später wieder auf. Der Dermatologe sagte, da ich die oberste Schicht regelmäßig entferne und sie nicht wachsen lasse, könne man es mit chemischen Präparaten versuchen. Und nur wenn sie sich als unwirksam erweisen, müssen Sie auf eine radikale Entfernung zurückgreifen. Die Krankheit wurde mit Hilfe eines Gefriermittels besiegt. So Gott will, wird es keinen Rückfall geben. Der Arzt riet mir nun, die Immunität aufrechtzuerhalten, damit die Stacheln nicht wieder auftauchen.



















